Transfusionskomplikationer kan uppträda i direkt anslutning till transfusion, inom de närmaste timmarna eller med en fördröjning på dygn till veckor efter transfusion.
För klassificering och handläggning se tabell Förslag till handläggning av akuta transfusionskomplikationer samt Kompletterande information om transfusionsreaktioner nedan.
Utredning av transfusionsreaktion
- Kontakta alltid blodcentralen vid misstänkt transfusionsreaktion.
- Alla transfusionsstörningar skall registreras i patientens journal.
- Patientansvarig läkare måste alltid bedöma patienten och ev. i samråd med blodcentralens läkare besluta om fortsatt utredning/behandling.
- Lätta reaktioner utreds efter patientansvarig läkares bedömning.
- Svårighetsgraden kan variera betydligt inom reaktionstyperna.
- Måttliga reaktioner som misstänks vara orsakad av inkompatibel blodgrupp/antikroppar samt svåra komplikationer skall alltid utredas av avdelningen och blodcentralen.
- Eventuell utredning vid trombocyt- eller plasmatransfusion utförs efter samråd med blodcentralen.
Akuta åtgärder
Vid ev. blodprovstagning: Ta inte prov från stickstället som använts vid transfusionen.
- Avbryt omedelbart transfusionen. Låt infartskanylen ligga kvar.
- Kontrollera patientens allmäntillstånd, andning och cirkulation. Sätt ev. intravenöst dropp.
- Meddela jourhavande eller ansvarig läkare på vårdavdelningen.
- Kontrollera att:
- patientens identitet stämmer med blodenhetens ”Transfusionsdokument”
- tappningsnumret på blodenhetens etikett stämmer med ”Transfusionsdokument”.
- ABO- och RhD-grupp på blodenhetens etikett är förenliga med patientens blodgrupperingssvar (InterInfo och Transfusionsdokument). Om irreguljära antikroppar mot erytrocyter påvisats hos patienten, kontrollera att blod av förenlig blodtyp använts.
- Rapportera alltid händelsen till blodcentralen via ”Rapport vid transfusionskomplikation HEMOVIGILANS” (Baksidan av följesedeln/blanketten som alltid medföljer blodprodukten). Beskriv omständigheterna på blanketten.
- Vid måttliga reaktioner som misstänks vara orsakade av inkompatibel blodgrupp/antikroppar samt svåra komplikationer utför följande:
- Nytagna blodprov skickas till blodcentralen; 1st EDTA rör, tillsammans med ”Rapport vid
transfusionskomplikation HEMOVIGILANS” och 1st EDTA rör, tillsammans med BAS-testremiss
- Blodkomponentpåsen med resterande innehåll och förslutet transfusionsaggregat skickas till blodcentralen emballerad i plastpåse. Slå knut på slangen så nära transfusionsaggregatet som möjligt för att undvika retrograd kontamination av påsen.
- Kontroll av urinproduktionen: Notera urinens färg. (hemoglobinuri)
- Nytagna blodprov skickas till blodcentralen; 1st EDTA rör, tillsammans med ”Rapport vid
- Vid misstanke om bakteriell kontamination:
Ta prov från patienten för bakteriologisk odling, Skicka till Klinisk mikrobiologi.
- Vid misstanke om hemolytisk transfusionsreaktion:
Ta prov från patienten och skicka till Klinisk kemi för analys av: B-Hb, P-Haptoglobin, P-Bilirubin, P-LD (Laktatdehydrogenas), U-Hemoglobin
- Vid misstanke om allergisk reaktion:
Ansvarig läkare eller blodcentralsläkare bedömer om utredning av IgA-brist ska göras.
Om IgA har uppmätts vid tidigare S-Proteinprofil föreligger inte brist med bildning av antikroppar mot IgA.
Om IgA inte har analyserats skickar blodcentralen prov till Klinisk kemi Halmstad för analys. Om IgA < 0,05 g/L. Ta prov från patienten och beställ S-IgA lågkoncentration + Anti –IgA
Förslag till handläggning av akuta transfusionskomplikationer
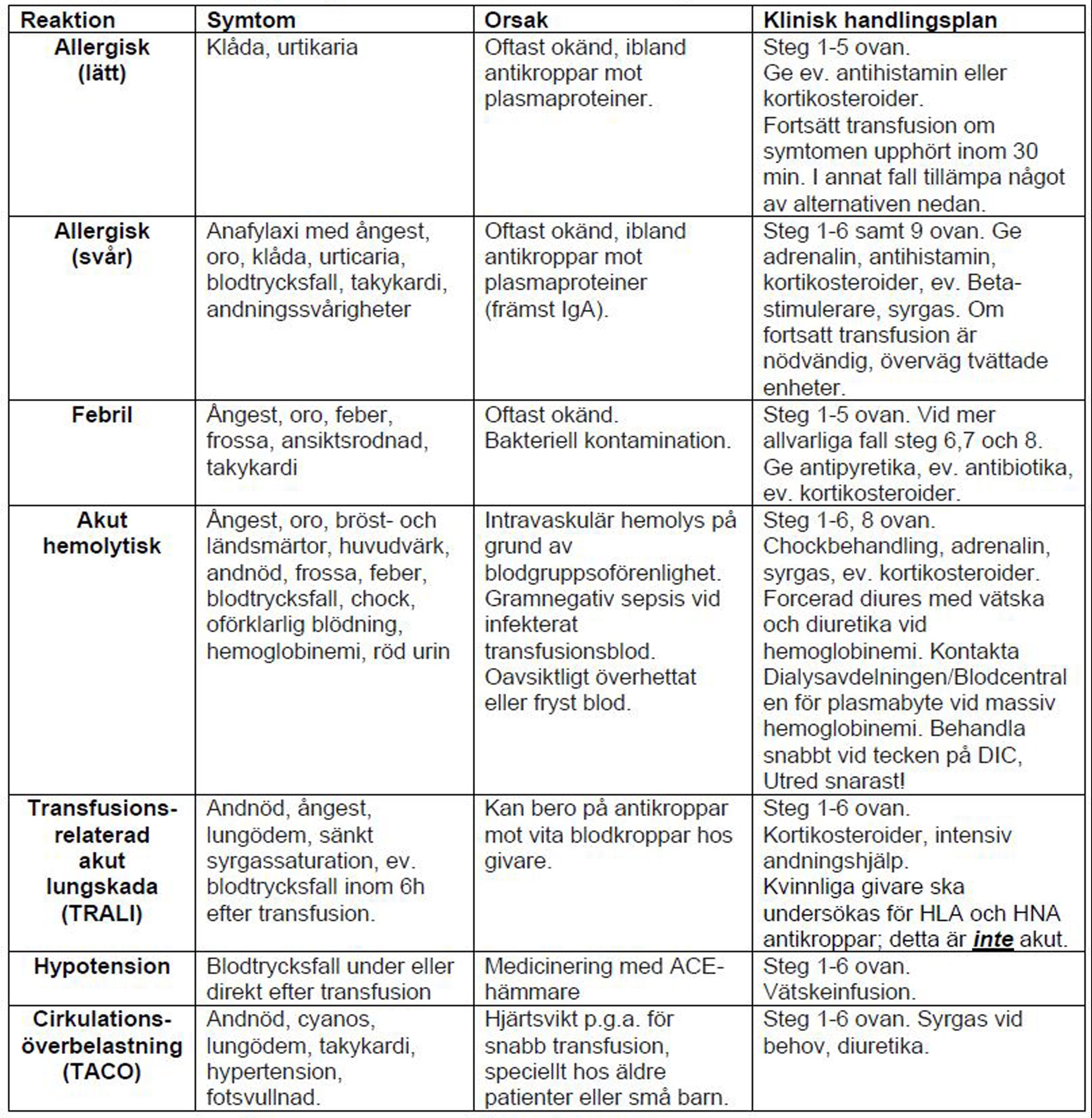
För Kompletterande information om transfusionsreaktioner se nedan.
Blodcentralens hantering/utredning vid transfusionskomplikationer beroende på symtom/orsak:
- Kontrollgruppering av ABO- och RhD-antigen på kvarvarande innehåll i erytrocytenheten(erna) och på prov från patienten före och efter transfusionen.
- Antikroppsscreening samt ev. antikroppsidentifiering.
- Kontroll av förenlighetsprövning
- Kontroll av hemolys
- Direkt antiglobulintest (DAT) på erytrocyter från patienten före och efter transfusionen
- Eventuell vidaretransport av resterande innehåll i blodkomponentenheten för bakteriologisk undersökning.
- Eventuell vidaretransport av blodprov till Klinisk kemi för undersökning av S-IgA.
- Blodcentralen ringer beställande avdelning när serologisk undersökning är färdig och finns tillgänglig i InterInfo.
- Klinisk mikrobiologi meddelar resultat av odling från blodkomponent till blodcentralen och till patientens avdelning.
- Blodcentralen rapporterar transfusionskomplikationer till IVO, Läkemedelsverket och BIS (Blodverksamhet i Sverige).
Kompletterande information om transfusionsreaktioner
Akut hemolytisk transfusionsreaktion
Akut hemolytisk transfusionsreaktion orsakas av immunmedierat eller icke-immunmedierat sönderfall av erytrocyter. Symtom uppträder inom 24 timmar efter transfusion.
Den immunmedierade reaktionen beror på transfusion av erytrocyter som inte är kompatibla med patientens antikroppar mot A, B eller något annat blodgruppsantigen. Hemolysen kan vara både intravaskulär och extravaskulär.
Vanliga symtom: feber, frossa/skakningar, ansiktsrodnad, bröstmärta, rygg/flanksmärta, magsmärta, illamående/kräkning, diarré, hypotension, blekhet, diffus blödning, ikterus, oligoanuri och/eller mörk urin. I svåra fall kan njursvikt och DIC uppstå.
Vid den icke-immunmedierade reaktionen kan erytrocyterna t.ex. lyseras om blodet har överhettats eller frysts.
Typiska labresultat:
P-Haptoglobin, lågt
P-Bilirubin (okonjugerat) högt
P-Laktatdehydrogenas (LD), ökad
B-Hemoglobin, sänkt
Hemoglobinuri
Fördröjd hemolytisk transfusionsreaktion
Fördröjda hemolytiska transfusionsreaktioner kan uppstå hos patienter som vid tidigare transfusion eller graviditet har bildat antikroppar mot erytrocytantigen. Om antikroppsnivån är så låg att antikropparna inte upptäcks vid blodcentralens antikroppsscreening kan patienten på nytt, oavsiktligt erhålla erytrocyter med samma antigen och antikroppssvaret aktiveras. Dessa reaktioner inträffar vanligen 24 timmar till 28 dagar efter transfusionen. De kliniska symtomen och laboratorieresultaten kan likna den akuta reaktionen, men oftast är reaktionen mindre allvarlig, och en utebliven Hb-stegring kan vara det enda tecknet.
Allergisk transfusionsreaktion
Allergiska transfusionsreaktioner brukar delas in i lätta, svåra och anafylaktiska reaktioner.
Vid en lätt allergisk transfusionsreaktion besväras patienten av hudsymtom som klåda och urtikaria
Svåra allergiska reaktioner uppkommer inom 4 timmar efter start av transfusion. De är mindre fulminanta än de anafylaktiska reaktionerna och saknar jämfört med dem symtom som hypotension, chock och synkope.
Anafylaktiska transfusionsreaktioner uppkommer 1-45 minuter efter start av transfusion och kan ge symtom från flera organ:
Respiratoriska symtom: larynxödem, heshet dysfagi, stridor
Lungsymtom: dyspné, hypoxemi, bronkospasm, hosta, cyanos
Kardiovaskulära symtom: hypotension, chock, tachykardi, arrytmi, synkope
Hudsymtom: urtikaria, utslag med klåda, rodnad, angioödem
Gastrointestinala symtom: illamående, kräkning, diarré, magkramp
Differentialdiagnos: Vid hemolytiska och septiska reaktioner utvecklas snabbt feber och/eller frossa. Förekomst av mukokutana symtom och frånvaro av feber skiljer anafylaktiska reaktioner från akuta hemolytiska och septiska reaktioner.
Febril icke-hemolytisk transfusionsreaktion
En febril icke-hemolytisk reaktion är en uteslutningsdiagnos där hemolys och bakteriell kontamination av blodprodukten ska ha uteslutits. Reaktionen uppkommer inom 4 timmar efter start av transfusion och kännetecknas av frossa, skakningar och feber.
Vid feber: ≥ 39º C och en förändring ≥ 2º C jämfört med pretransfusionsnivå rekommenderas utredning av hemolytisk transfusionsreaktion och/eller utredning av bakteriell kontamination av blodprodukten.
Transfusions-relaterad akut lungskada (TRALI)
TRALI uppkommer inom 6 timmar efter avslutad transfusion och kännetecknas av andnöd, lungödem, feber och blodtrycksfall.
Patienten kan få akut andnöd med PaO /FiO ≤300 mmHg och/eller O saturation ≤90%. Andra kliniska tecken är cyanos (blåmarmorerad hud) och rosafärgat skum som kommer ur luftvägarna eller endotracheal tub. På lungröntgen syns bilaterala lunginfiltrat. Hypotensionen brukar vara svårbehandlad. Hypertension och feber kan förekomma ibland. TRALI kan också vara associerad med en akut övergående (ca 16 tim) neutropeni och/eller leukopeni.
Orsaken till TRALI är inte helt klarlagd. Two-hit hypotesen anses förklara de flesta fall av TRALI. First hit utgörs av att patienten redan före transfusionen har haft allvarligt försämrad lungfunktion med lätt aktiverbara neutrofila granulocyter. Second hit orsakas av den transfunderade blodprodukten innehåller t.ex. antikroppar mot HLA och HNA som ytterligare aktiverar granulocyterna, vilket leder till endotelskada och akut lungskada.
Lindrig TRALI
I visa fall, om granulocytaktivering är måttlig och patientens predisponerande sjukdom är lätt, kan transfusionsreaktion utebli eller resultera i en mild ”TRALI- reaktion” utan lungödem, men med symtom som t.ex. andnöd, med eller utan feber, BT-fall, BT-ökning, och där mekanisk/artificiell andningshjälp ej är nödvändig.
Diagnosen av TRALI bör vara en klinisk diagnos, andra diagnoser ska uteslutas. Förekomst av anti-HLA eller anti-HNA antikroppar hos blodgivare är inte nödvändig för TRALI diagnosen, men ska göras i efterhand för att utesluta eventuella givare med HLA- och/eller HNA-antikroppar.
Differentialdiagnoser:
Anafylaktisk reaktion karakteriseras av symtom som inte förekommer vid TRALI bl.a. urtikaria, hudrodnad, laryngo- eller bronkospasm. Vid anafylaktiska reaktioner förekommer inte lungödem och feber. Sepsis symtom: chock och cirkulationskollaps, positiv blododling.
Cirkulationsöverbelastning (TACO) och hjärtsjukdom: Tachypné och hypertension är vanliga symtom. Däremot brukar feber inte förekomma. Diuretika är effektiva vid TACO men inte vid TRALI.
Transfusionsassocierad cirkulationsöverbelastning (TACO)
TACO uppkommer inom 6 timmar efter avslutad transfusion och kännetecknas av symtom som dyspné, orthopné, cyanos, takykardi, hypertension och lungödem. Symtomen orsakas av att en för patienten för stor eller för snabb transfusion har skett.
Laboratorieresultat: P-NT-proBNP kan öka vid TACO.
Referenser
- Vårdhandboken https://www.vardhandboken.se/vard-och-behandling/lakemedelsbehandling/transfusion-av-blodkomponenter/
- Handbok för blodverksamhet
https://transfusion.se/immunhematologi/erytrocytantikroppsidentifiering/
- Delaney, M., et al., Transfusion reactions: prevention, diagnosis, and treatment. Lancet, 2016.